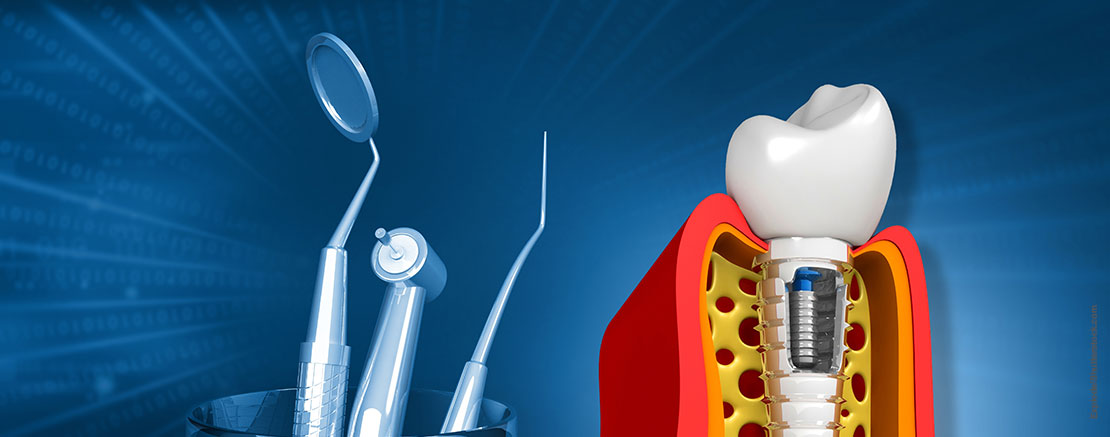
Periimplantitis ist eine fortschreitende Entzündung, die unbehandelt zum Implantatverlust führen kann. Erkennen und handeln Sie frühzeitig.
Geschätzte Lesedauer: 12 Minuten
Wussten Sie, dass etwa 10 Prozent aller Zahnimplantate bzw. 20 Prozent aller Implantatträgerinnen und –träger von ernsthaften Komplikationen betroffen sind1Mombelli A, Müller N, Cionca N. The epidemiology of peri-implantitis. Clin Oral Implants Res. 2012 Oct;23 Suppl 6:67-76. doi: 10.1111/j.1600-0501.2012.02541.x. PMID: 23062130. [aufgerufen am 22.08.2025]? Periimplantitis, eine bakterielle Entzündung des Gewebes um Ihr Implantat, ist dabei die Hauptursache für Implantatverlust. Die rechtzeitige Erkennung und Behandlung dieser heimtückischen Erkrankung kann den Unterschied zwischen einem langlebigen Implantat und einer kostspieligen Neuversorgung ausmachen.
Warum Periimplantitis so gefährlich für Ihr Implantat ist
Periimplantitis ist eine fortschreitende Infektion, die sowohl das Weichgewebe als auch den Knochen um ein Zahnimplantat betrifft. Sie beginnt meist schleichend mit einer reversiblen Mukositis – einer Entzündung des Zahnfleischs – die zunächst harmlos erscheinen mag. Bleibt diese unbehandelt, kann sie jedoch zu einer irreversiblen Zerstörung des Kieferknochens führen2flexikon.doccheck.com/de/Periimplantitis.
Periimplantitis ist eine fortschreitende Infektion, die sowohl das Weichgewebe als auch den Knochen um ein Zahnimplantat betrifft. Sie beginnt meist schleichend mit einer reversiblen Mukositis – einer Entzündung des Zahnfleischs – die zunächst harmlos erscheinen mag. Bleibt diese unbehandelt, kann sie jedoch zu einer irreversiblen Zerstörung des Kieferknochens führen3Eickholz P, Klein F, Eger T. Glossar der Grundbegriffe für die Praxis. Periimplantäre Erkrankungen: Diagnostik, Parodontologie 2024;35(2):197-204. [aufgerufen am 22.08.2025]. Ohne den stabilisierenden Knochen lockert sich das Implantat und geht im schlimmsten Fall vollständig verloren.
Die Erkrankung entwickelt sich oft unbemerkt und wird häufig erst spät erkannt, wenn bereits Knochenverlust eingetreten ist. Für die Diagnose misst der Zahnarzt die Tiefe der Zahnfleischtaschen um das Implantat herum mit einer speziellen Sonde und überprüft, ob es beim Sondieren zu Blutungen oder Eiteraustritt kommt. Zusätzlich werden Röntgenaufnahmen angefertigt, um den Knochenabbau zu beurteilen. Von einer Periimplantitis spricht man bei Sondierungstiefen von 6 mm oder mehr und einem Knochenverlust von mindestens 3 mm unter dem zur Krone gehörenden Teil des Implantats4flexikon.doccheck.com/de/Periimplantitis. [aufgerufen am 22.08.2025].
Woran Sie eine Periimplantitis erkennen können
Die Symptome einer Periimplantitis sind vielfältig und können in unterschiedlicher Ausprägung auftreten. Je früher Sie diese Warnzeichen erkennen, desto besser sind die Chancen auf eine erfolgreiche Behandlung.
Typische Anzeichen einer Periimplantitis:
- Rötung und Schwellung des Zahnfleischs um das Implantat
- Blutung beim Zähneputzen oder bei Berührung des Zahnfleischs
- Eiteraustritt aus dem Zahnfleisch, besonders bei Druck
- Anhaltender Mundgeruch oder schlechter Geschmack im Mund
- Zunehmende Lockerung des Implantats
- Schmerzen beim Kauen oder Druckempfindlichkeit
- In fortgeschrittenen Fällen: pochender Schmerz und Fieber
Wann sollten Sie zum Zahnarzt gehen?
Wenn Sie eines oder mehrere dieser Symptome bei sich bemerken, sollten Sie umgehend einen Termin bei Ihrer Zahnärztin oder Ihrem Zahnarzt vereinbaren. Gerade bei Implantaten ist eine frühzeitige Diagnose und Behandlung entscheidend, um das Implantat zu erhalten.
Wie entsteht eine Periimplantitis?
Die Hauptursache für periimplantäre Erkrankungen ist die Ansammlung eines pathogenen Biofilms auf der Implantatoberfläche5Renvert S, Polyzois I. Risk indicators for peri-implant mucositis: a systematic literature review. J Clin Periodontol. 2015 Apr;42 Suppl 16:S172-86. doi: 10.1111/jcpe.12346. PMID: 25496066.8. [aufgerufen am 22.08.2025]. Dieser Biofilm besteht aus Bakterien, die eine Immunreaktion mit Resorption von Weich- und Hartgewebe auslösen und so zum Knochenabbau führen. Die Bildung dieses Biofilms wird durch verschiedene Faktoren begünstigt:
- Unzureichende Mundhygiene: Bakterielle Beläge (Plaque) sammeln sich an, wenn die tägliche Mundhygiene vernachlässigt wird.
- Rauchen: Raucher haben ein deutlich erhöhtes Risiko für Periimplantitis, da Nikotin die Durchblutung verringert und das Immunsystem schwächt.
- Vorerkrankungen: Besonders Diabetes mellitus kann das Risiko erheblich steigern. Patienten mit schlecht eingestelltem Blutzucker heilen schlechter und sind anfälliger für Infektionen.
- Parodontitis-Vorgeschichte: Wenn Sie bereits unter Zahnfleischerkrankungen an Ihren natürlichen Zähnen leiden oder gelitten haben, steigt das Risiko für eine Periimplantitis.
- Bruxismus (Zähneknirschen): Die übermäßige Belastung durch Knirschen oder Pressen kann zu Mikrobewegungen des Implantats und einer erhöhten Anfälligkeit für Entzündungen führen.
- Frühere Entzündungen: Chronische Entzündungsherde von parodontal geschädigten Zähnen können auf benachbarte Implantate übergreifen.
Ein besonderes Problem stellt die Beschaffenheit moderner Implantatoberflächen dar. Diese sind bewusst rau gestaltet, um die Einheilung im Knochen zu verbessern. Gleichzeitig bieten sie jedoch auch mehr Angriffsfläche für Bakterien und erschweren die Reinigung erheblich. Einmal von Bakterien besiedelt, sind die mikroskopisch kleinen Strukturen auf der Implantatoberfläche schwer zu reinigen – deutlich schwieriger als bei natürlichen Zähnen.
Wer ist besonders gefährdet?
Nicht jeder Implantatträger hat dasselbe Risiko, an einer Periimplantitis zu erkranken. Bestimmte Faktoren können das Risiko erheblich erhöhen 6Schwarz F, Derks J, Monje A, Wang H-L. Periimplantitis. J Clin Periodontol. 2018; 45(Suppl 20): S246–S266. https://doi.org/10.1111/jcpe.12954,7Eickholz P, Klein F, Eger T. Glossar der Grundbegriffe für die Praxis Periimplantäre Erkrankungen: Diagnostik. Parodontologie. 2024;35(2):197–204.,8Ionfrida J, Walter C, Kämmerer PW. Bruxismus als Risikofaktor für Implantate in der Zahnmedizin. wissen kompakt 19, 25–30 (2025). https://doi.org/10.1007/s11838-024-00208-z.:
| Risikofaktor | Warum gefährlich? | Empfehlung |
| Rauchen | Schwächt Durchblutung und Immunsystem | Rauchstopp oder zumindest Reduktion |
| Diabetes mellitus | Schlechtere Wundheilung, erhöhte Infektanfälligkeit | Gute Blutzuckereinstellung, engmaschige Kontrollen |
| Parodontitis-Vorgeschichte | Übertragung parodontopathogener Keime auf das Implantat | Professionelle Zahnreinigung alle 3-4 Monate |
| Unzureichende Mundhygiene | Hauptursache für bakterielle Besiedlung | Spezielle Pflegeprodukte für Implantate |
Genetische Faktoren spielen ebenfalls eine Rolle
Aktuelle Forschungen zeigen, dass auch genetische Faktoren die Anfälligkeit für periimplantäre Erkrankungen beeinflussen können. Polymorphismen im Interleukin-1-Gen können das Risiko erhöhen9Dereka X, Mardas N, Chin S, Petrie A, Donos N. A systematic review on the association between genetic predisposition and dental implant biological complications. Clin Oral Implants Res. 2012 Jul;23(7):775-88. doi: 10.1111/j.1600-0501.2011.02329.x. Epub 2011 Dec 12. PMID: 22151432.,10Liao J, Li C, Wang Y, Ten M, Sun X, Tian A, Zhang Q, Liang X. Meta-analysis of the association between common interleukin-1 polymorphisms and dental implant failure. Mol Biol Rep. 2014 May;41(5):2789-98. doi: 10.1007/s11033-014-3133-6. Epub 2014 Jan 23. PMID: 24452718.. Diese genetische Veranlagung könnte erklären, warum manche Patienten trotz guter Mundhygiene und Vermeidung von Risikofaktoren anfälliger für Entzündungen sind als andere.
Wie können Sie einer Periimplantitis vorbeugen?
Die gute Nachricht: Mit der richtigen Vorsorge lässt sich das Risiko für eine Periimplantitis deutlich reduzieren. Die wichtigsten Maßnahmen im Überblick:
Optimale Mundhygiene als Grundlage
Eine konsequente Mundhygiene ist die wichtigste Maßnahme zur Vorbeugung von Periimplantitis. Plaque und Bakterien sammeln sich besonders am Übergang zwischen Implantat und Zahnfleisch an. Daher sind neben der gründlichen Reinigung mit der Zahnbürste auch folgende Hilfsmittel notwendig:
- Interdentalbürsten in der passenden Größe
- Zahnseide oder spezielle Implantatzahnseide
- Mundspülungen mit antibakterieller Wirkung
Wie oft sollten Sie die Zähne und Implantate reinigen?
Idealerweise reinigen Sie Ihre Zähne und Implantate mindestens zweimal täglich gründlich. Nach zuckerhaltigen Mahlzeiten oder Getränken empfiehlt sich zusätzliches Zähneputzen oder zumindest gründliches Ausspülen mit Wasser.
Regelmäßige zahnärztliche Kontrollen
Lassen Sie Ihre Implantate regelmäßig – idealerweise alle drei bis sechs Monate – vom Zahnarzt kontrollieren. Bei diesen Terminen kann eine beginnende Entzündung frühzeitig erkannt und behandelt werden, bevor es zu irreversiblen Schäden kommt:
- Sichtprüfung und Messung der Zahnfleischtaschen
- Test auf Blutung und Eiteraustritt (Bleeding on Probing, BOP)
- Bei Bedarf Röntgenaufnahmen zur Beurteilung des Knochens
- Professionelle Zahnreinigung zur Entfernung von Plaque und Zahnstein
Vermeidung von Risikofaktoren
Um das Risiko einer Periimplantitis zu minimieren, sollten Sie folgende Faktoren berücksichtigen:
- Rauchen: Wenn möglich, ganz aufhören oder zumindest reduzieren
- Diabetes: Auf eine gute Blutzuckereinstellung achten
- Bruxismus: Bei Zähneknirschen eine Aufbissschiene tragen
- Ernährung: Zucker und stark verarbeitete Lebensmittel reduzieren
- Stress: Chronischer Stress kann das Immunsystem schwächen und sollte reduziert werden
Therapiemöglichkeiten bei Periimplantitis
Wenn es trotz aller Vorsichtsmaßnahmen zu einer Periimplantitis gekommen ist, stehen verschiedene Behandlungsmöglichkeiten zur Verfügung. Die Wahl der Therapie hängt vom Schweregrad der Erkrankung ab.
Nicht-chirurgische Therapie im Frühstadium
Im Anfangsstadium kann eine professionelle Reinigung kombiniert mit verbesserter häuslicher Mundhygiene ausreichen. Diese umfasst:
- Gründliche Reinigung der Implantatoberfläche
- Antibakterielle Spülungen, z.B. mit Chlorhexidin
- Lokale Antibiotikagabe
- Intensive Mundhygieneinstruktionen
Die Herausforderung bei der nicht-chirurgischen Therapie liegt in der schwierigen Zugänglichkeit der rauen Implantatoberflächen. Die Erfolgsraten liegen daher nur zwischen 14 und 47 Prozent11Ramanauskaite A, Fretwurst T, Schwarz F. Efficacy of alternative or adjunctive measures to conventional non-surgical and surgical treatment of peri-implant mucositis and peri-implantitis: a systematic review and meta-analysis. Int J Implant Dent. 2021 Nov 15;7(1):112. doi: 10.1186/s40729-021-00388-x. PMID: 34779939; PMCID: PMC8593130.,12Renvert S, Polyzois IN. Clinical approaches to treat peri-implant mucositis and peri-implantitis. Periodontol 2000. 2015 Jun;68(1):369-404. doi: 10.1111/prd.12069. PMID: 25867993..
Chirurgische Therapie bei fortgeschrittener Periimplantitis
Bei fortgeschrittenem Knochenverlust ist ein chirurgischer Eingriff notwendig13www.implantate.com/behandlung-der-periimplantitis.html/. Dieser umfasst folgende Schritte:
- Freilegung des Implantats durch einen Zahnfleischlappen
- Entfernung des entzündeten Granulationsgewebes
- Gründliche Dekontamination der Implantatoberfläche
- Bei Bedarf Knochenaufbau mit Knochenersatzmaterial
- Verschluss mit einer Membran zur gesteuerten Geweberegeneration
Innovative Dekontaminationsverfahren
Ein noch relativ neues Verfahren zur Reinigung der Implantatoberfläche ist die GalvoSurge-Methode. Dabei wird das betroffene Implantat mit einer Elektrolytlösung und niedriger Spannung behandelt. Die entstehenden Wasserstoff-Ionen lösen den Biofilm effektiv von der Implantatoberfläche ab, ohne diese zu beschädigen 14Schlee M, Stumpf, T, Rathe, F. (2021). GalvoSurge. Implantologie. 2. 181-190..
Im Gegensatz zu herkömmlichen Methoden wie Bürsten oder Laser können die Ionen bei GalvoSurge den Biofilm auch in schwer zugänglichen Mikrostrukturen durchdringen und ablösen. Die Oberfläche bleibt intakt und wird hydrophil (wasserliebend), was die Reosseointegration – also die erneute Einheilung des Implantats im Knochen – fördert15Schlee M, Rathe F, Brodbeck U, Ratka C, Weigl P, Zipprich H. Treatment of Peri-implantitis-Electrolytic Cleaning Versus Mechanical and Electrolytic Cleaning-A Randomized Controlled Clinical Trial-Six-Month Results. J Clin Med. 2019 Nov 7;8(11):1909. doi: 10.3390/jcm8111909. PMID: 31703404; PMCID: PMC6912411.,16Ratka C, Weigl P, Henrich D, Koch F, Schlee M, Zipprich H. The Effect of In Vitro Electrolytic Cleaning on Biofilm-Contaminated Implant Surfaces. J Clin Med. 2019 Sep 6;8(9):1397. doi: 10.3390/jcm8091397. Erratum in: J Clin Med. 2022 Feb 08;11(3):882. doi: 10.3390/jcm11030882. PMID: 31500093; PMCID: PMC6780638.,17Assunção MA, Botelho J, Machado V, Proença L, Matos APA, Mendes JJ, Bessa LJ, Taveira N, Santos A. Dental Implant Surface Decontamination and Surface Change of an Electrolytic Method versus Mechanical Approaches: A Pilot In Vitro Study. Journal of Clinical Medicine. 2023; 12(4):1703. https://doi.org/10.3390/jcm12041703.. Mehr klinische Studien sind nötig, die diese Methode untersuchen. Denn die bisherigen Studien geben noch keine umfassenden Antworten18https://youngsters.oegp.at/2024/03/elektrolytische-reinigung-von-zahnimplantaten/..
Wenn nichts mehr hilft: Die Explantation
In aussichtslosen Fällen, wenn der Knochenabbau zu weit fortgeschritten ist oder das Implantat stark gelockert ist, bleibt nur die Entfernung des Implantats (Explantation)19www.implantate.com/behandlung-der-periimplantitis.html/. Nach einer Heilungsphase kann in vielen Fällen ein neues Implantat gesetzt werden, sofern ausreichend Knochen vorhanden ist oder aufgebaut werden kann.
Langfristige Nachsorge nach einer Periimplantitis-Behandlung
Nach erfolgreicher Behandlung einer Periimplantitis ist eine regelmäßige Nachsorge entscheidend, um Rückfälle zu vermeiden. Diese umfasst:
- Engmaschige Kontrollen alle 3-4 Monate im ersten Jahr nach Therapie
- Professionelle Reinigung bei jedem Termin
- Regelmäßige Überprüfung der häuslichen Mundhygiene
- Bei Bedarf Anpassung der Pflegeprodukte und -techniken
- Kontrolle der Risikofaktoren (z.B. Blutzuckerwerte bei Diabetikern)
Ein langfristiger Erfolg ist nur mit Ihrer Mitarbeit möglich
Der langfristige Erfolg einer Periimplantitis-Behandlung hängt maßgeblich von Ihrer Mitarbeit ab. Studien zeigen, dass Patienten, die regelmäßig zur Nachsorge erscheinen und ihre Mundhygiene optimieren, deutlich bessere Langzeitergebnisse erzielen als Patienten mit unregelmäßiger Teilnahme am Nachsorgeprogramm20Serino G, Ström C. Peri-implantitis in partially edentulous patients: association with inadequate plaque control. Clin Oral Implants Res. 2009 Feb;20(2):169-74. doi: 10.1111/j.1600-0501.2008.01627.x. Epub 2008 Dec 1. PMID: 19077152.,21Salvi GE, Ramseier CA. Efficacy of patient-administered mechanical and/or chemical plaque control protocols in the management of peri-implant mucositis. A systematic review. J Clin Periodontol. 2015 Apr;42 Suppl 16:S187-201. doi: 10.1111/jcpe.12321. PMID: 25495416.,22Anner R, Grossmann Y, Anner Y, Levin L. Smoking, diabetes mellitus, periodontitis, and supportive periodontal treatment as factors associated with dental implant survival: a long-term retrospective evaluation of patients followed for up to 10 years. Implant Dent. 2010 Feb;19(1):57-64. doi: 10.1097/ID.0b013e3181bb8f6c. PMID: 20147817.,23Costa FO, Takenaka-Martinez S, Cota LO, Ferreira SD, Silva GL, Costa JE. Peri-implant disease in subjects with and without preventive maintenance: a 5-year follow-up. J Clin Periodontol. 2012 Feb;39(2):173-81. doi: 10.1111/j.1600-051X.2011.01819.x. Epub 2011 Nov 23. PMID: 22111654..
Fazit: Prävention ist der beste Schutz
Periimplantitis ist eine ernsthafte Erkrankung, die im schlimmsten Fall zum Verlust Ihres Zahnimplantats führen kann. Die gute Nachricht ist: Mit der richtigen Vorsorge können Sie das Risiko deutlich senken. Eine gründliche tägliche Mundhygiene, regelmäßige zahnärztliche Kontrollen und die Vermeidung bekannter Risikofaktoren wie Rauchen sind dabei entscheidend.
Sollte es dennoch zu einer Periimplantitis kommen, stehen heute moderne Behandlungsmethoden zur Verfügung, die in vielen Fällen das Implantat retten können. Besonders wichtig ist dabei die frühzeitige Diagnose – achten Sie daher auf Warnzeichen wie Zahnfleischbluten, Schwellungen oder Schmerzen im Bereich Ihres Implantats und suchen Sie bei Verdacht umgehend Ihre Zahnärztin oder Ihren Zahnarzt auf.
Denken Sie daran: Ein Implantat kann bei guter Pflege ein Leben lang halten. Die Investition in eine gute Mundhygiene und regelmäßige Kontrollen zahlt sich daher langfristig aus – für Ihre Mundgesundheit und Ihre Lebensqualität.
zpl, Teaserfoto: Explode/Shutterstock.com
Das könnte Sie auch interessieren
- Implantat wird immer beliebter
- Implantate: Richtige Pflege ist entscheidend!
- Spezialzahncreme für Implantate
Literatur/Anmerkungen
- 1
- 2flexikon.doccheck.com/de/Periimplantitis
- 3
- 4flexikon.doccheck.com/de/Periimplantitis. [aufgerufen am 22.08.2025]
- 5
- 6Schwarz F, Derks J, Monje A, Wang H-L. Periimplantitis. J Clin Periodontol. 2018; 45(Suppl 20): S246–S266. https://doi.org/10.1111/jcpe.12954
- 7Eickholz P, Klein F, Eger T. Glossar der Grundbegriffe für die Praxis Periimplantäre Erkrankungen: Diagnostik. Parodontologie. 2024;35(2):197–204.
- 8Ionfrida J, Walter C, Kämmerer PW. Bruxismus als Risikofaktor für Implantate in der Zahnmedizin. wissen kompakt 19, 25–30 (2025). https://doi.org/10.1007/s11838-024-00208-z.
- 9Dereka X, Mardas N, Chin S, Petrie A, Donos N. A systematic review on the association between genetic predisposition and dental implant biological complications. Clin Oral Implants Res. 2012 Jul;23(7):775-88. doi: 10.1111/j.1600-0501.2011.02329.x. Epub 2011 Dec 12. PMID: 22151432.
- 10Liao J, Li C, Wang Y, Ten M, Sun X, Tian A, Zhang Q, Liang X. Meta-analysis of the association between common interleukin-1 polymorphisms and dental implant failure. Mol Biol Rep. 2014 May;41(5):2789-98. doi: 10.1007/s11033-014-3133-6. Epub 2014 Jan 23. PMID: 24452718.
- 11Ramanauskaite A, Fretwurst T, Schwarz F. Efficacy of alternative or adjunctive measures to conventional non-surgical and surgical treatment of peri-implant mucositis and peri-implantitis: a systematic review and meta-analysis. Int J Implant Dent. 2021 Nov 15;7(1):112. doi: 10.1186/s40729-021-00388-x. PMID: 34779939; PMCID: PMC8593130.
- 12Renvert S, Polyzois IN. Clinical approaches to treat peri-implant mucositis and peri-implantitis. Periodontol 2000. 2015 Jun;68(1):369-404. doi: 10.1111/prd.12069. PMID: 25867993.
- 13
- 14Schlee M, Stumpf, T, Rathe, F. (2021). GalvoSurge. Implantologie. 2. 181-190.
- 15Schlee M, Rathe F, Brodbeck U, Ratka C, Weigl P, Zipprich H. Treatment of Peri-implantitis-Electrolytic Cleaning Versus Mechanical and Electrolytic Cleaning-A Randomized Controlled Clinical Trial-Six-Month Results. J Clin Med. 2019 Nov 7;8(11):1909. doi: 10.3390/jcm8111909. PMID: 31703404; PMCID: PMC6912411.
- 16Ratka C, Weigl P, Henrich D, Koch F, Schlee M, Zipprich H. The Effect of In Vitro Electrolytic Cleaning on Biofilm-Contaminated Implant Surfaces. J Clin Med. 2019 Sep 6;8(9):1397. doi: 10.3390/jcm8091397. Erratum in: J Clin Med. 2022 Feb 08;11(3):882. doi: 10.3390/jcm11030882. PMID: 31500093; PMCID: PMC6780638.
- 17Assunção MA, Botelho J, Machado V, Proença L, Matos APA, Mendes JJ, Bessa LJ, Taveira N, Santos A. Dental Implant Surface Decontamination and Surface Change of an Electrolytic Method versus Mechanical Approaches: A Pilot In Vitro Study. Journal of Clinical Medicine. 2023; 12(4):1703. https://doi.org/10.3390/jcm12041703.
- 18https://youngsters.oegp.at/2024/03/elektrolytische-reinigung-von-zahnimplantaten/.
- 19www.implantate.com/behandlung-der-periimplantitis.html/
- 20Serino G, Ström C. Peri-implantitis in partially edentulous patients: association with inadequate plaque control. Clin Oral Implants Res. 2009 Feb;20(2):169-74. doi: 10.1111/j.1600-0501.2008.01627.x. Epub 2008 Dec 1. PMID: 19077152.
- 21Salvi GE, Ramseier CA. Efficacy of patient-administered mechanical and/or chemical plaque control protocols in the management of peri-implant mucositis. A systematic review. J Clin Periodontol. 2015 Apr;42 Suppl 16:S187-201. doi: 10.1111/jcpe.12321. PMID: 25495416.
- 22Anner R, Grossmann Y, Anner Y, Levin L. Smoking, diabetes mellitus, periodontitis, and supportive periodontal treatment as factors associated with dental implant survival: a long-term retrospective evaluation of patients followed for up to 10 years. Implant Dent. 2010 Feb;19(1):57-64. doi: 10.1097/ID.0b013e3181bb8f6c. PMID: 20147817.
- 23Costa FO, Takenaka-Martinez S, Cota LO, Ferreira SD, Silva GL, Costa JE. Peri-implant disease in subjects with and without preventive maintenance: a 5-year follow-up. J Clin Periodontol. 2012 Feb;39(2):173-81. doi: 10.1111/j.1600-051X.2011.01819.x. Epub 2011 Nov 23. PMID: 22111654.